Υγεία
Τι είναι η ιλαρά: Συμπτώματα και μέτρα πρόληψης
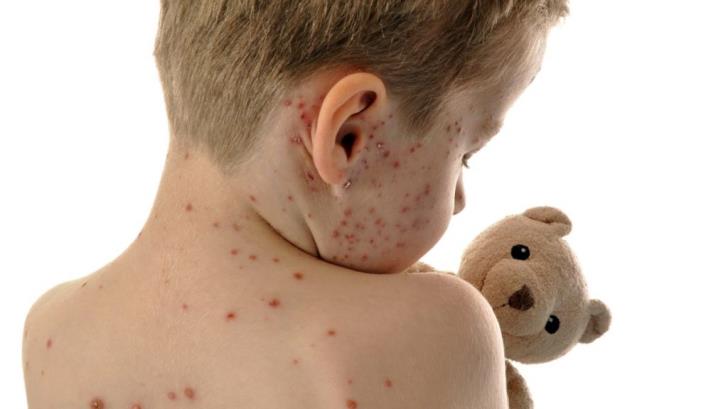
Η Ιλαρά είναι ιογενής λοίμωξη του αναπνευστικού συστήματος που προκαλείται από τον παραμυξοϊό του γένους morbillivirus. Ο ιός έχει μορφή σφαιρική, περιβάλλεται από κάψα και το γενετικό του υλικό είναι μονόκλωνο RNA. Τα συμπτώματα περιλαμβάνουν πυρετό, βήχα, καταρροή, κοκκίνισμα των ματιών και γενικά, ένα κηλιδοβλατιδώδες, ερυθηματώδες εξάνθημα.
Η ιλαρά μεταδίδεται με την αναπνοή (σε επαφή με υγρά από τη μύτη και το στόμα ενός μολυσμένου ατόμου, είτε άμεσα είτε μέσω του αέρα), και είναι εξαιρετικά μεταδοτική – το 90% των ανθρώπων που δεν έχουν ανοσία και μοιράζονται τον ίδιο χώρο με ένα μολυσμένο πρόσωπο θα νοσήσουν. Η ασυμπτωματική περίοδος επώασης ξεκινά 9-12 ημέρες μετά την αρχική έκθεση στον ιό και η νόσηση διαρκεί 2-4 ημέρες πριν, μέχρι δύο 2-5 ημέρες μετά την εμφάνιση του εξανθήματος (δηλαδή 4-9 ημέρες συνολικά).
Στα αγγλικά είναι γνωστή με τον όρο “measles”, με εναλλακτικό όνομα για την ιλαρά στις αγγλόφωνες χώρες το “rubeola”, το οποίο μερικές φορές συγχέεται με τον όρο “rubella” που στα αγγλικά αφορά την ερυθρά. Οι δυο ασθένειες είναι τελείως διαφορετικές.
Συμπτώματα
Τα κλασικά συμπτώματα της ιλαράς περιλαμβάνουν τετραήμερο πυρετό, βήχα, καταρροή και επιπεφυκίτιδα (κόκκινα μάτια). Ο πυρετός μπορεί να φθάσει έως και 40 °C (104 °F). Κηλίδες Koplik που φαίνονται μέσα στο στόμα είναι παθογνωμονικές (διαγνωστικές) για την ιλαρά, αλλά συχνά δεν φαίνονται, επειδή είναι παροδικές και μπορεί να εξαφανιστούν μέσα σε μια μέρα από την εμφάνισή τους.
Το χαρακτηριστικό εξάνθημα της ιλαράς περιγράφεται ως ένα γενικευμένο, κηλιδοβλατιδώδες, ερυθηματώδες εξάνθημα που εμφανίζεται αρκετές ημέρες αφότου ξεκινά ο πυρετός. Πρωτοεμφανίζεται στο κεφάλι, πριν εξαπλωθεί για να καλύψει το μεγαλύτερο μέρος του σώματος, προκαλώντας συχνά κνησμό. Το εξάνθημα της ιλαράς εμφανίζεται 2-4 ημέρες μετά την εμφάνιση των συμπτωμάτων και παραμένει μέχρι και οκτώ ημέρες, αλλάζοντας χρώμα από κόκκινο σε σκούρο καφέ προτού εξαφανιστεί.[5]
Ο χρόνος που χρειάζεται για να εκδηλώσει την αρρώστια (χρόνος επώασης) ένα παιδί που ήρθε σε επαφή με τον ιό είναι περίπου 12 μέρες.
Επιπλοκές
Οι επιπλοκές της ιλαράς είναι σχετικά κοινές και κυμαίνονται από σχετικά ήπιες όπως διάρροια, έως πιο σημαντικές όπως πνευμονία, φλεγμονή του μέσου ωτός και εγκεφαλίτιδα (σπανιότερα, υποξεία σκληρυντική πανεγκεφαλίτιδα), έλκος του κερατοειδούς – πράγμα που οδηγεί στη δημιουργία ουλών πάνω του. Οι επιπλοκές είναι συνήθως πιο σοβαρές σε ενήλικες που προσβάλλονται από τον ιό.
Μεταξύ των ετών 1987 και 2000, το ποσοστό θνησιμότητας στις Ηνωμένες Πολιτείες ήταν τρεις θάνατοι που οφείλονται σε ιλαρά ανά 1000 περιπτώσεις, δηλαδή 0,3%.[6]Σε υπανάπτυκτες χώρες με υψηλά ποσοστά υποσιτισμού και κακής υγειονομικής περίθαλψης, τα ποσοστά θνησιμότητας ανέρχονται στο 28%.[6] Σε ανοσοκατεσταλμένους ασθενείς (π.χ. άτομα που πάσχουν από AIDS), το ποσοστό θνησιμότητας είναι περίπου 30%.[7]
Αίτια
Η ιλαρά προκαλείται από τον ιό της ιλαράς, έναν περιβαλλόμενο από κάψα ιό, που περιέχει μονόκλωνο RNA σαν γενετικό υλικό, που ανήκει στο γένος morbillivirus της οικογένειας των παραμυξοϊών. Οι άνθρωποι είναι οι φυσικοί φορείς του ιού· δεν έχει αναφερθεί καμία προσβολή ζώου απ’αυτόν. Αυτός ο ιδιαίτερα μεταδοτικός ιός μεταδίδεται με το βήχα και το φτάρνισμα, μέσω στενής προσωπικής επαφής ή άμεσης επαφής με εκκρίσεις.
Παράγοντες κινδύνου για λοίμωξη από τον ιό της ιλαράς:
– Παιδιά με ανοσοανεπάρκεια που οφείλεται στον ιό HIV του AIDS, λευχαιμία, αλκυλιωτικούς παράγοντες ή θεραπεία με κορτικοστεροειδή, ανεξάρτητα από την κατάσταση εμβολιασμού
– Ταξίδι σε περιοχές όπου ενδημεί η ιλαρά ή επαφή με ταξιδιώτες σε ενδημικές περιοχές
– Βρέφη που χάνουν την παθητική ανοσία (γάλα της μητέρας) πριν αρχίσει η ενεργητική ανοσία (φυσική λοίμωξη ή εμβολιασμός)
Παράγοντες κινδύνου για βαριά ιλαρά:
– Υποσιτισμός
– Υποκείμενη ανοσοανεπάρκεια
– Εγκυμοσύνη
– Ανεπάρκεια βιταμίνης Α
Διάγνωση
Η κλινική διάγνωση της ιλαράς απαιτεί ένα ιστορικό πυρετού τουλάχιστον τριών ημερών, με ένα τουλάχιστον από τα τρία: βήχα, καταρροή, επιπεφυκίτιδα. Η παρατήρηση κηλίδων Koplik είναι επίσης διαγνωστικό της ιλαράς.
Εναλλακτικά, εργαστηριακή διάγνωση της ιλαράς μπορεί να γίνει με τη θετική επιβεβαίωση αντισωμάτων IgM για την ιλαρά ή με απομόνωση του RNA του ιού της ιλαράς από αναπνευστικά δείγματα. Σε ασθενείς στους οποίους η φλεβοπαρακέντηση δεν είναι δυνατή, μπορεί να ληφθεί σάλιο για δοκιμές IgM εξειδικευμένων για την ιλαρά. Επαφή με άλλους ασθενείς που είναι γνωστό ότι έχουν ιλαρά προσθέτει ισχυρά επιδημιολογικά στοιχεία για τη διάγνωση. Η επαφή με μολυσμένο άτομο με οποιονδήποτε τρόπο, συμπεριλαμβανομένης της σεξουαλικής επαφής, του σάλιου, ή της βλέννας μπορούν να προκαλέσουν λοίμωξη.
Πρόληψη
Στις ανεπτυγμένες χώρες, τα περισσότερα παιδιά εμβολιάζονται κατά της ιλαράς από την ηλικία των 18 μηνών, συνήθως με το τριπλό εμβόλιο ιλαράς, παρωτίτιδας και ερυθράς (εμβόλιο MMR). Ο εμβολιασμός γενικά δεν πραγματοποιείται νωρίτερα από αυτή την ηλικία γιατί τα παιδιά μικρότερα των 18 μηνών διατηρούν συνήθως ανοσοσφαιρίνες (αντισώματα) κατά της ασθένειας, που μεταδίδονται από τη μητέρα κατά τη διάρκεια της εγκυμοσύνης. Μια δεύτερη δόση του εμβολίου δίνεται συνήθως σε παιδιά ηλικίας μεταξύ τεσσάρων και πέντε ετών, για να αυξήσει το ποσοστό της ανοσίας. Τα ποσοστά εμβολιασμού είναι αρκετά υψηλά, γεγονός που καθιστά την ιλαρά μια σχετικά σπάνια ασθένεια. Ακόμη και ένα κρούσμα σε κοιτώνες κολεγίου ή κάτι παρόμοιο συχνά αντιμετωπίζεται με ένα τοπικό πρόγραμμα εμβολιασμού, σε περίπτωση που κάποιος από τους ανθρώπους που εκτέθηκαν στη νόσο δεν έχει ήδη ανοσοποιηθεί.
Σε αναπτυσσόμενες χώρες όπου η ιλαρά είναι ιδιαίτερα ενδημική, οι γιατροί του Παγκόσμιου Οργανισμού Υγείας συστήνουν τη χορήγηση δύο δόσεων του εμβολίου, μια στους έξι και μια στους εννέα μήνες ζωής. Το εμβόλιο πρέπει να χορηγείται είτε το παιδί είναι φορέας του AIDS, είτε όχι.[10] Είναι λιγότερο αποτελεσματικό σε βρέφη-ασθενείς με HIV-λοίμωξη, αλλά όπως και να ‘χει, ο κίνδυνος των ανεπιθύμητων παρενεργειών είναι χαμηλός. Στα προγράμματα εμβολιασμού κατά της ιλαράς συχνά παρέχονται και άλλα πράγματα χρήσιμα για την υγεία των παιδιών, όπως κουνουπιέρες για την προστασία από την ελονοσία, αντιπαρασιτικά φάρμακα και συμπληρώματα βιταμίνης Α. Έτσι, αυτά συμβάλλουν και στη μείωση των παιδικών θανάτων από άλλα αίτια.
Μη εμβολιασμένοι πληθυσμοί κινδυνεύουν σημαντικά από την ασθένεια. Τα χαμηλά ποσοστά εμβολιασμού στη βόρεια Νιγηρία μειώθηκαν περαιτέρω στις αρχές της δεκαετίας του 2000, όταν ριζοσπάστες κήρυκες προώθησαν μια φήμη ότι η πολιομυελίτιδα ήταν μια δυτική συνωμοσία για αποστείρωση των μουσουλμάνων, πράγμα που μπορούσε ευκολότερα να τους οδηγήσει σε μόλυνση από τον ιό HIV. Ο αριθμός των περιπτώσεων της ιλαράς αυξήθηκε σημαντικά, και εκατοντάδες παιδιά έχασαν τη ζωή τους.
Θεωρίες μιας σύνδεσης μεταξύ του εμβολίου MMR και του αυτισμού έχουν παρουσιαστεί σε ένα άρθρο του 1998, στο Βρετανικό ιατρικό περιοδικό The Lancet.[13]Αργότερα, έρευνα από τον δημοσιογράφο Μπράιαν Ντιρ (en) της εφημερίδας Sunday Times αποκάλυψε πως ο επικεφαλής συγγραφέας του άρθρου, Άντριου Γουέικφιλντ, εξυπηρετούσε συμφέροντα και είχε παραβεί ηθικούς κώδικες.[14] Το περιοδικό The Lancet αργότερα ανακάλεσε, και ο Γουέικφιλντ κρίθηκε ένοχος από το Γενικό Ιατρικό Συμβούλιο, για σοβαρό επαγγελματικό παράπτωμα το Μάιο του 2010. Διαγράφτηκε από το ιατρικό μητρώο, πράγμα που σημαίνει ότι δεν μπορούσε πλέον να ασκήσει το ιατρικό επάγγελμα στο Ηνωμένο Βασίλειο.[15] Η έρευνά του ανακηρύχθηκε δόλια το 2011 από το περιοδικό The Lancet.[16] Έτσι τα επιστημονικά στοιχεία δεν υποστηρίζουν την υπόθεση ότι το MMR παίζει ρόλο στην πρόκληση αυτισμού.
Τον Ιανουάριο του 2010, μια μελέτη παιδιών από την Πολωνία επιβεβαίωσε πως ο εμβολιασμός με το εμβόλιο MMR δεν αποτελούσε παράγοντα κινδύνου για την ανάπτυξη αυτισμού. Στην πραγματικότητα, οι εμβολιασμένοι ασθενείς είχαν ελαφρώς μειωμένο κίνδυνο να παρουσιάσουν αυτισμό, παρόλο που ο μηχανισμός δράσης αυτής της ασθένειας είναι άγνωστος και το αποτέλεσμα της παραπάνω έρευνας μπορεί να ήταν τυχαίο.[18] Η μελέτη του MMR σε σχέση με τον αυτισμό οδήγησε σε μειωμένη χρήση του εμβολίου και έτσι οι περιπτώσεις ιλαράς αυξήθηκαν δραματικά: το 2007 παρουσιάστηκαν 971 περιπτώσεις στην Αγγλία και την Ουαλία (η μεγαλύτερη άνοδος που παρουσιάστηκε ποτέ σε περιστατικά ιλαράς, δεδομένου ότι άρχισαν να τηρούνται αρχεία το 1995),[19] ενώ το 2005 το ξέσπασμα ιλαράς στην Ιντιάνα (πολιτεία των ΗΠΑ) αποδόθηκε σε παιδιά των οποίων οι γονείς αρνήθηκαν τον εμβολιασμό.
Μέτρα πρόληψης
– Σε εμφάνιση κλινικής εικόνας ιλαράς επικοινωνούμε με την αρμόδια διεύθυνση υγείας και δηλώνουμε το κρούσμα.
– Απομόνωση του ασθενούς κατά την περίοδο μεταδοτικότητας του, δηλαδή για διάστημα πέντε ημερών μετά την εμφάνιση του εξανθήματος. Τήρηση μέτρων ατομικής προστασίας για νοσήματα αερογενώς μεταδιδόμενα. Αλλά επίνοσα άτομα δεν θα πρέπει να εισέρχονται στο χώρο που παρευρέθηκε ύποπτο κρούσμα ιλαράς τουλάχιστον για 2 ώρες μετά την αποχώρηση του κρούσματος.
– Προσπάθεια για εργαστηριακή επιβεβαίωση της διάγνωσης της ιλαράς και αποστολή τον δειγμάτων στο κέντρο αναφοράς ιλαράς.
– Διερεύνηση σύνδεσης με άλλο κρούσμα με σκοπό τον εντοπισμό της πηγής μόλυνσης του ασθενούς.
– Αναζήτηση άλλων πιθανών κρουσμάτων στο ευρύτερο περιβάλλον του ασθενούς.
– Αναζήτηση όλων τον επίνοσων επαφών του κρούσματος, δηλαδή όλων των ατόμων που ήρθαν σε επαφή ή μοιραστήκαν τον ίδιο χώρο με το κρούσμα κατά την περίοδο μεταδοτικότητας του που δεν έχουν επαρκή τεκμηρίωση ανοσίας στην ιλαρά. Αναζήτηση επαφών στο οικογενειακό, εργασιακό, σχολικό, κοινωνικό περιβάλλον, καθώς και υγειονομικό προσωπικό και τους άλλους ασθενείς των μονάδων υγείας. Έλεγχος της εμβολιαστικής κατάσταση των ανώτερων επαφών.
– Ενεργητική ανοσοπροφύλαξη επίνοσων επαφών σε διάστημα <7 2 ωρών από την επαφή με τον ασθενή, εφόσον φυσικά δεν υπάρχουν αντενδείξεις εμβολιασμού. Ο εμβολιασμός τον επίνοσων ατόμων εντός του ανώτερου χρονικού διαστήματος μπορεί να προλάβει την μόλυνση ή να μειώσει την βαρύτητα της ασθενείας.
– Εντοπισμός επαφών υψηλού κινδύνου (βρέφη, έγκυες, ανοσοκατασταλμένοι) και παραπομπή στις υπηρεσίες υγείας ή στον ιατρό τους για περαιτέρω αντιμετώπιση.
– Σύσταση στις επίνοσες επαφές να αποφεύγουν επαφές με αλλά επίνοσα άτομα υψηλού κίνδυνου για σοβαρή νόσηση από ιλαρά για 21 ημέρες μετά την τελευταία επαφή τους με τον ασθενή.
– Ενημέρωση επίνοσων επαφών σχετικά με τον κίνδυνο λοίμωξης και σύσταση να είναι σε εγρήγορση για ύποπτα συμπτώματα για 21 ημέρες μετά την τελευταία επαφή με τον ασθενή. Σύσταση για άμεση ιατρική εκτίμηση σε περίπτωση ύποπτων συμπτωμάτων (όπου είναι δυνατό, καλό είναι τα άτομα με ύποπτα συμπτώματα να εξετάζονται στο σπίτι τους, παρά σε μονάδες υγείας όπου πιθανά υπάρχουν ευπαθή άτομα).
– Υπενθυμίζεται ότι το ιατρονοσηλευτικό προσωπικό θα πρέπει να έχει τεκμηριωμένη ανοσία στην ιλαρά. Σε αντίθετη περίπτωση συνίσταται εμβολιασμός των επίνοσων ατόμων (εφόσον δεν υπάρχουν αντενδείξεις).
Επιπρόσθετα, συνιστάται να γίνεται σε κάθε ευκαιρία έλεγχος της εμβολιαστικής κατάστασης των παιδιών, εφήβων και νέων ενήλικων και ολοκλήρωση του εμβολιασμού όπου χρειάζεται.
Θεραπεία
Δεν υπάρχει ειδική θεραπεία για την ιλαρά. Οι περισσότεροι ασθενείς με ελαφράς μορφής ιλαρά θα αναρρώσουν με ανάπαυση και υποστηρικτική αγωγή. Είναι, ωστόσο, σημαντικό να αναζητείται ιατρική συμβουλή αν ο ασθενής χειροτερεύει, καθώς μπορεί να υπάρξουν επιπλοκές.
Μερικοί ασθενείς αναπτύσσουν πνευμονία σαν αποτέλεσμα της ιλαράς. Άλλες επιπλοκές περιλαμβάνουν ωτίτιδες, βρογχίτιδα και εγκεφαλίτιδα. Η οξεία εγκεφαλίτιδα της ιλαράς έχει ποσοστό θνησιμότητας της τάξης του 15%. Αν και δεν υπάρχει ειδική θεραπεία για την εγκεφαλίτιδα της ιλαράς, τα αντιβιοτικά είναι απαραίτητα για την βακτηριακή πνευμονία, ιγμορίτιδα ή βρογχίτιδα που μπορεί να ακολουθήσουν την ιλαρά.
Όλες οι άλλες θεραπείες αντιμετωπίζουν τα συμπτώματα με ιβουπροφαίνη ή παρακεταμόλη, για να μειώσει τον πυρετό και τον πόνο και, εφόσον απαιτείται, ταχείας δράσης βρογχοδιασταλτικό για το βήχα. Όσον αφορά την ασπιρίνη, μερικές έρευνες έχουν δείξει έναν συσχετισμό μεταξύ της λήψης ασπιρίνης από παιδιά και την ανάπτυξη του συνδρόμου Reye. Ωστόσο, άλλες έρευνες έχουν δείξει πως η ασπιρίνη μπορεί να μην είναι το μόνο φάρμακο που συνδέεται με τη νόσο αυτή (μάλιστα έχουν εμπλακεί και διάφορα αντιεμετικά καθιστώντας έτσι τη σύνδεση μεταξύ της χρήσης ασπιρίνης σε παιδιά και την ανάπτυξη του συνδρόμου Reye μικρή, αν όχι ανύπαρκτη. Παρ ‘όλα αυτά, οι περισσότερες υγειονομικές αρχές εξακολουθούν να είναι επιφυλακτικές κατά τη χρήση της ασπιρίνης για οποιουδήποτε είδους πυρετό σε παιδιά κάτω των 16.
Η χρήση της βιταμίνης Α στη θεραπεία έχει ερευνηθεί επίσης. Μετά από συστηματική παρακολούθηση της χρήσης της δεν διαπιστώθηκε σημαντική μείωση της συνολικής θνησιμότητας, παρατηρήθηκε όμως μείωση της θνησιμότητας στα παιδιά ηλικίας κάτω των δύο ετών.
Πηγή: philenews

 23/01/2018
23/01/2018






